contents area
주간건강과질병
detail content area
유비저의 발생 분포와 공중보건학적 의미
- 작성일2018-11-22
- 최종수정일2019-09-10
- 담당부서고위험병원체분석과
- 연락처043-719-8270
유비저의 발생 분포와 공중보건학적 의미
질병관리본부 감염병분석센터 고위험병원체분석과
조수경, 신용우, 강병학, 이기은*
*교신저자 : gerhie@korea.kr, 043-719-8270
조수경, 신용우, 강병학, 이기은*
*교신저자 : gerhie@korea.kr, 043-719-8270
Abstract
Global dissemination and public health impact of melioidosis
Jo Su-kyoung, Shin Yong-woo, Kang Byung-hak, Rhie Gi-eun
Division of High-risk Pathogens, Center for Laboratory Control of Infectious Diseases, KCDC
Melioidosis is an infectious disease caused by Burkholderia pseudomallei, which is a highly pathogenic bacterium in human and animals and is commonly present in the soil in tropical countries, such as Southeast Asian countries and Northern Australia.
Since this bacterium has intrinsic resistance to a wide range of antimicrobials, treatment with improper antimicrobials may result in high fatality rates (up to 70%). B. pseudomallei has been listed on Tier 1 of select agent lists in the US and designated as one of the high-risk pathogens in Korea in 2010. Despite the high pathogenicity and high fatality rate, the neglected tropical disease lists of the World Health Organization do not include melioidosis. Melioidosis is an importance disease of public health not only in Southeast Asia and Australia, but also in non-endemic regions. The global dissemination of melioidosis remains poorly understood. In particular, when the organism is released in a non-endemic country, it may be difficult to estimate the level of risk of melioidosis establishment. In the coming decades, the disease will affect travelers worldwide. In addition, there are concerns that B. pseudomallei may be used as a bioterrorism agent.
Advanced diagnostic methods and efficient antibiotic therapy will improve the disease outcomes in endemic areas. Furthermore, continuous attention to melioidosis may aid in improving the detection of B. pseudomallei and and in developing the appropriate treatment strategies.
Keywords: Melioidosis, Burkholderia pseudomallei, Global Distribution, Public Health, Neglected Tropical Disease
들어가는 말
유비저(Melioisosis)는 동남아시아와 호주에서 공중보건학적으로 중요한 질병이며, 많은 열대성 개발도상국에서 잠재적인 신종 감염병으로 여겨지고 있다(Figure 1). 태국의 북동지역에서는 치명률이 40%로 매년 약 2,000건의 유비저가 발생하고 있고, 싱가포르에서는 지난 십 년간 550건의 유비저가 발생했다. 유비저의 감염경로는 주로 피부를 통하는 것으로 알려져 있지만, 최근 흡입이나 오염된 토양이나 물을 섭취함으로써 발병하는 사례도 보고되고 있다. 유비저의 고위험군은 당뇨병환자, 만성 신장질환자, 과도한 알코올 섭취자로 알려져 있다.
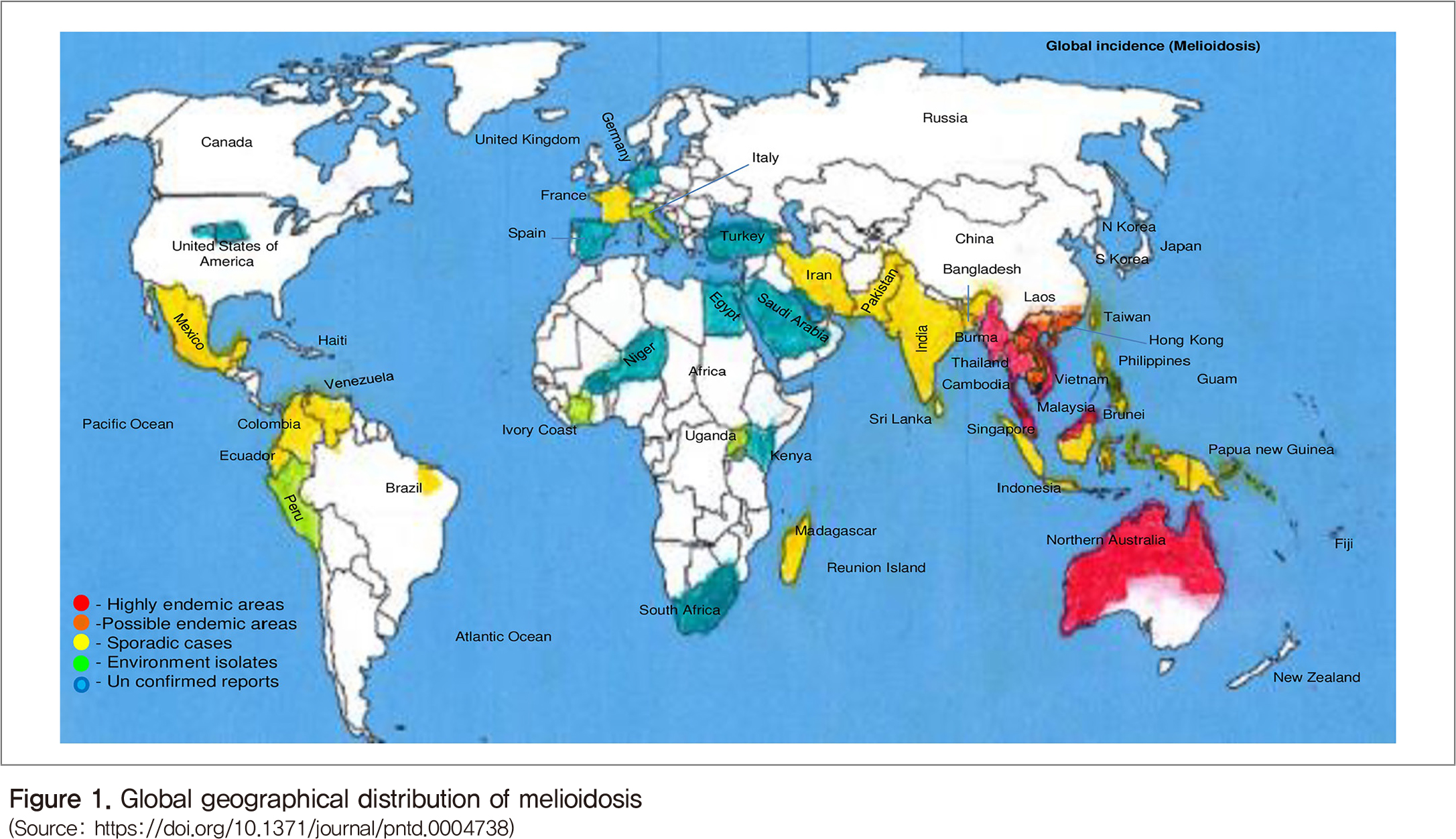
일반적으로 비 풍토병화 지역에서 발생하는 사례는 여행 등을 통한 해외 유입 발병으로 국내에서도 2000년 이후로 꾸준하게 보고되고 있어 2010년 ‘감염병의 예방 및 관리에 관한 법률’에 의해 법정감염병(제4군감염병) 및 고위험병원체(세균 및 진균 14종, 바이러스 및 프리온 22종, 총 36종)로 지정되어 관리되고 있다.
유비저를 일으키는 유비저균(Burkholderia pseudomallei)은 그람음성균으로 생화학적 검사 결과가 Pseudomonas species와 유사해 일반적인 세균 동정법을 이용해 동정하기 어렵고, 항생제에 대한 내재적 저항성이 높은 것으로 알려져 있다. 또한, 잠복기(62년까지 보고)가 길고 토양에서 6년까지 생존하는 것으로 보고되고 있다. 이는 비특이적인 임상증상과 더불어 진단을 어렵게 하고 오진율을 높여 실제로 유비저의 발생건수는 보고되는 것보다 크게 웃돌 것으로 예상되고 있다. 또, 주발생지역이 열대성 개발도상국으로 유비저에 대한 인식부족, 미생물실험실 부재 등 관심 받지 못한 이유로 세계보건기구(World Health Organism, WHO)에서 선정한 ‘소외된 열대질병’ 리스트에도 빠져있다(Table 1). 이 원고에서는 이런 유비저에 대한 인식을 높이고 국내 공중 보건적으로 유비저의 중요성을 소개하고자 한다.
몸 말
유비저의 역학적 특성 및 임상적 특징
유비저는 임상적으로나 병리학적으로 마비저(Glanders)와 유사하지만, 생태적 특성이나 역학적 특성이 다르다. 열대성 기후인 말레이시아, 태국, 싱가포르, 캄보디아 등 동남아시아와 호주 북부 지역에서 주로 발생하는 것으로 보고되고 있다. 태국 북동부에서는 지역사회 획득 패혈증의 20%, 치명적인 지역사회 획득 폐렴의 36%가 유비저에 의해 발생하는 것으로 알려져 있다. 싱가포르에서는 인구의 0.2%가 이 질병에 감염되어 있는 것으로 알려져 있으며 1998~2007년간 112명이 사망한 것으로 집계되었다. 이런 유비저는 진흙탕(유비저균은 점토나 25~45 cm 깊이의 토양에서 주로 생장)이 발생할 수 있는 우기에 발병률이 높지만, 원인체인 유비저균은 환경에서 오랜 시간 생존이 가능한 특성을 갖고 있어 건기에도 오염된 토양 및 물(수돗물 포함)을 통해 발병할 수 있다. 유비저균의 생존은 우기, 고온 등과 상관관계가 아주 높은 것으로 보고되고 있다. 또, 유비저균은 주로 에어로졸에 의해 전파되지만 근래 성적 접촉이나 실험실 사고, 출생 시 수직감염 등으로 감염되었음이 보고되고 있다. 이 질병은 국소농양에서 패혈증, 쇼크, 사망까지 폭 넒은 임상증상을 보이는 등 질병 특이 증상이 없는 것이 특징이다. 말레이시아, 싱가포르, 태국, 호주 북부에서 보고되는바, 주로 급성으로 패혈증이 나타난 것으로 알려져 있다. 2004년 쓰나미 이후에 패혈증 유비저환자가 창궐했던 것으로도 보고되었다.
유비저균은 긴 잠복기를 갖고 면역력이 감소했을 때 재발하는 특성을 갖고 있어 ‘Vietnam Time Bomb’이라고 불리기도 한다. 유비저균은 종래의 세균 동정법으로 진단이 어렵고 광범위한 항균제에 내재적 내성을 지니고 있어 효과가 없는 항균제로 치료 시 치사율이 70%(평균치사율 10~40%)가 넘는다고 알려져 있다.
유비저의 공중보건학적 의미와 세계 예상분포
태국의 마히돌(Mahidol) 대학교의 Limmathurotsakul 박사팀은 2016년 공간 모델링 시스템(spatial modeling systems)을 이용해 유비저가 보고되고 있지 않는 지역의 발생건수를 추정하고 그 결과를 바탕으로 매년 세계적으로 165,000건의 유비저가 발병하고 그 중 89,000명이 사망한다고 발표하였다. 이 팀에 의하면, 유비저균은 실제로 보고가 되지 않는 지역이 많지만 열대지역 전체에 매우 흔하게 존재할 것으로 예측되었다(Figure 2). 고위험지역은 동남아시아, 남아시아, 열대성 호주, 남미로, 위험지역은 중앙아메리카, 남아프리카, 중동아프리카로 관찰된다. 이 병원체가 비풍토화된 지역으로 전파 시 발생할 수 있는 공중보건학적 긴급 상황 등을 예측하기 위해서 지금까지처럼 단순히 유비저 발생 보고가 이루어진 곳만 표기된 보고서를 참고하는 것은 공중보건학적으로 부족한 정보를 제공한다. 앞으로는 확인진단이 되지 않았으나 유비저가 풍토병화된 국가의 정보, 유비저의 질병률 및 사망률, 공중보건학적으로 도움이 필요한 지역 등의 정보를 통합해 유비저 분포 지도를 작성하여 이 병원체가 비풍토화 지역으로 전파 시 발생할 수 있는 상황에 대한 예측이 필요하다.
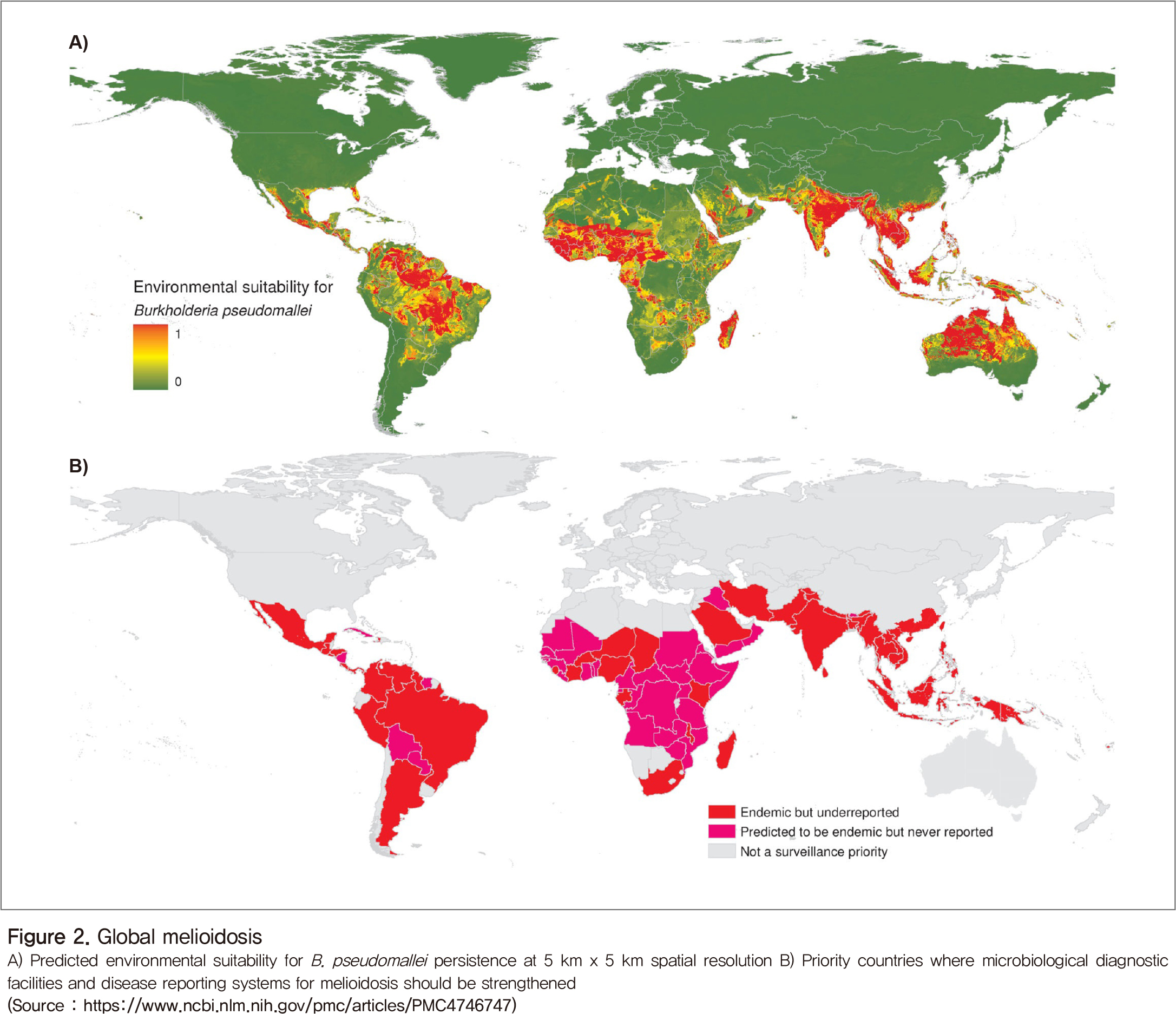
유비저균은 오염된 먼지, 토양, 물 등을 통해 호흡감염성 유비저를 발생시키지만, 호흡기를 통해 사람이 다른 사람에게 전파하는 사례는 흔하지 않다. 오히려 내재적 항생제 내성, 비특이적 임상증상, 일반적인 세균 동정법으로 동정하기 어려운 점, 높은 치사율, 긴 잠복기 등이 유비저가 공중보건학적으로 위협이 되는 부분일 것이다. 또, 이런 특징을 이용하여 유비저균을 생물테러에 이용한다면 사회적 혼란을 유발함과 동시에 국민의 건강과 재산에 큰 피해를 줄 것이다.
미국의 경우, 우리나라와 마찬가지로 열대성 국가를 여행하고 오거나 수입한 동물을 접촉함으로 발병하고 있다. 그럼에도 불구하고, 유비저의 미국 내 대유행에 대비해 여러 계획을 수립하고 실행에 옮기고 있다. 사회지도자, 의료진, 실험실종사자, 공중보건당국, 공중보건시설 등을 모두 포함시켜 조직화하고 지속적인 정보를 제공하고 있다. 예를 들어, 미국 질병통제센터(CDC)는 유비저균을 인간 위해도에 따른 분류 중 최상위 등급인 ‘Tier1 Select Agents’에 포함시켜 지속적으로 관심을 갖고 의료진이나 실험실 종사자들에게 유비저를 인식시키고 진단법을 교육하고 있다.
우리나라도 유비저균을 고위험병원체로 지정해 관리하고 있다. 질병관리본부는 2017년 유비저 관리 지침을 발간하고, 표준화된 유비저 실험실 진단법을 구축하고 시·도 보건환경연구원 및 국립검역소 지역거점센터 담당 업무자들을 대상으로 실험실 진단법을 교육하고 있다.
맺는 말
Limmathurotsakul 박사팀의 업적을 바탕으로, 태국 정부는 2015년 태국의 한 지방의 사망자 중 세균배양법을 이용해 유비저로 확인된 사망자수가 실제 보고된 12명에서 107명으로 확인하였고 이를 태국 전 국가로 확대하면 매년 3,000명이 사망하고 있을 것으로 예측하였다. 이 결과는 유비저에 대한 인식 부족, 진단 어려움(유비저균의 특징, 실험실 부족, 자본의 부족 등) 등으로 ‘세계 보건기구의 소외된 열대질병 리스트’에도 선별되지 못한 이유에 대한 근거자료가 될 것이다.
국내의 유비저가 2010년 법정감염병으로 지정된 이후로, 매년 지속적으로 발병되는 것으로 보고되고 있고(Table 3) 모두 해외유입사례이다. 이렇듯 활발한 세계교류, 기후변화 등으로 달라질 질병 양상 등을 고려할 때 유비저를 공중보건학적으로 주요한 질병으로 인식하는 것은 필수불가결할 것으로 사료된다. 그에 맞춰 유전학적으로 향상된 진단법과 적절한 항생제 치료를 준비한다면 열대성 풍토병인 유비저의 확산을 효과적으로 막을 수 있을 것이다. 더불어 유비저에 대한 연구와 백신 개발을 위해 노력하는 것은 공중보건학적으로 큰 의미가 있을 것이다.

참고문헌
1. 질병관리본부. 2017년도 유비저 관리 지침. 2017.
2. Limmathurotsakul D, Golding N, Dance D AB, et al. Predicted global distribution of Burkholderia pseudomallei and burden of melioiodosis. Nat Microbiol. 2016;1(1):15008.
3. WHO. http://who.int/neglected_diseases/diseases/en/
4. Dance D AB and Limmathurotsakul D. Global burden and challenges of melioidosis. Trop Med Infect Dis. 2018;doi:10.3390/tropicalmed3010013
5. ASM. https://www.asm.org/index.php/mbiosphere/item/5883-melioidosis-the-most-neglected-tropical-disease
6. Chewapreecha C, Holden M TG, Vehkala M, et al. Global and regional dissemination and evolution of Burkholderia pseudomallei. Nat Microbiol. 2017;2:16263.
7. Samy RP, Stiles BG, et al. Melioidosis: Clinical impact and public health threat in the tropics. PLoS Negl Trop Dis. 2017;11(5):e0004738.
 본 공공저작물은 공공누리 "출처표시+상업적이용금지+변경금지" 조건에 따라 이용할 수 있습니다.
본 공공저작물은 공공누리 "출처표시+상업적이용금지+변경금지" 조건에 따라 이용할 수 있습니다.