contents area
주간건강과질병
detail content area
2018년 세계 말라리아 관리 현황
- 작성일2019-05-09
- 최종수정일2019-09-10
- 담당부서매개체분석과
- 연락처043-719-8520
2018년 세계 말라리아 관리 현황
질병관리본부 감염병분석센터 매개체분석과
신현일, 이상은, 조신형*
*교신저자 : cho4u@korea.kr, 043-719-8520
신현일, 이상은, 조신형*
*교신저자 : cho4u@korea.kr, 043-719-8520
Abstract
Review of the 2018 World Malaria Control
Shin Hyun-Il, Lee Sang-Eun, Cho Shin-Hyeong
Division of Vectors and Parasitic Diseases, Center for Laboratory Control of Infectious Diseases, KCDC
According to the 2018 World Malaria Report by World Health Organization, among 5 species of malaria, Plasmodium falciparum and P. vivax are important and critical in public health. P. falciparum is most prevalent in the African continent and a major cause of deaths by malaria. P. vivax has a wider geographical distribution than P. falciparum. In 2017, the World Health Organization (WHO) estimated that the number of infected cases and deaths of malaria increased to 219 million and 435,000, respectively. Regionally, the WHO estimated that most cases in 2017 occurred in the African Region (92%), followed by the South-East Asian Region (5%) and the Eastern Mediterranean Region (2%). Similarly, the WHO estimated that most deaths (93%) in 2017 were reported in the African Region, followed by the South-East Asian Region (5%) and the Eastern Mediterranean Region (2%). Many countries are moving forward to elimination. The number of countries with less than 10,000 malaria cases increased from 37 in 2010 to 46 in 2016. In April 2016, the WHO confirmed that 21 countries including the Republic of Korea have potential for malaria elimination by 2020 (E-2020). The Division of Vectors and Parasitic Diseases in the Korea Centers for Disease Control and Prevention (KCDC) has been continuously cooperating with international and national agencies to control or eliminate for malaria.
Keywords: Malaria, Plasmodium falciparum, Plasmodium vivax, World Health Organization, Malaria vivax, Malaria falciparum, Cause of Death
들어가는 말
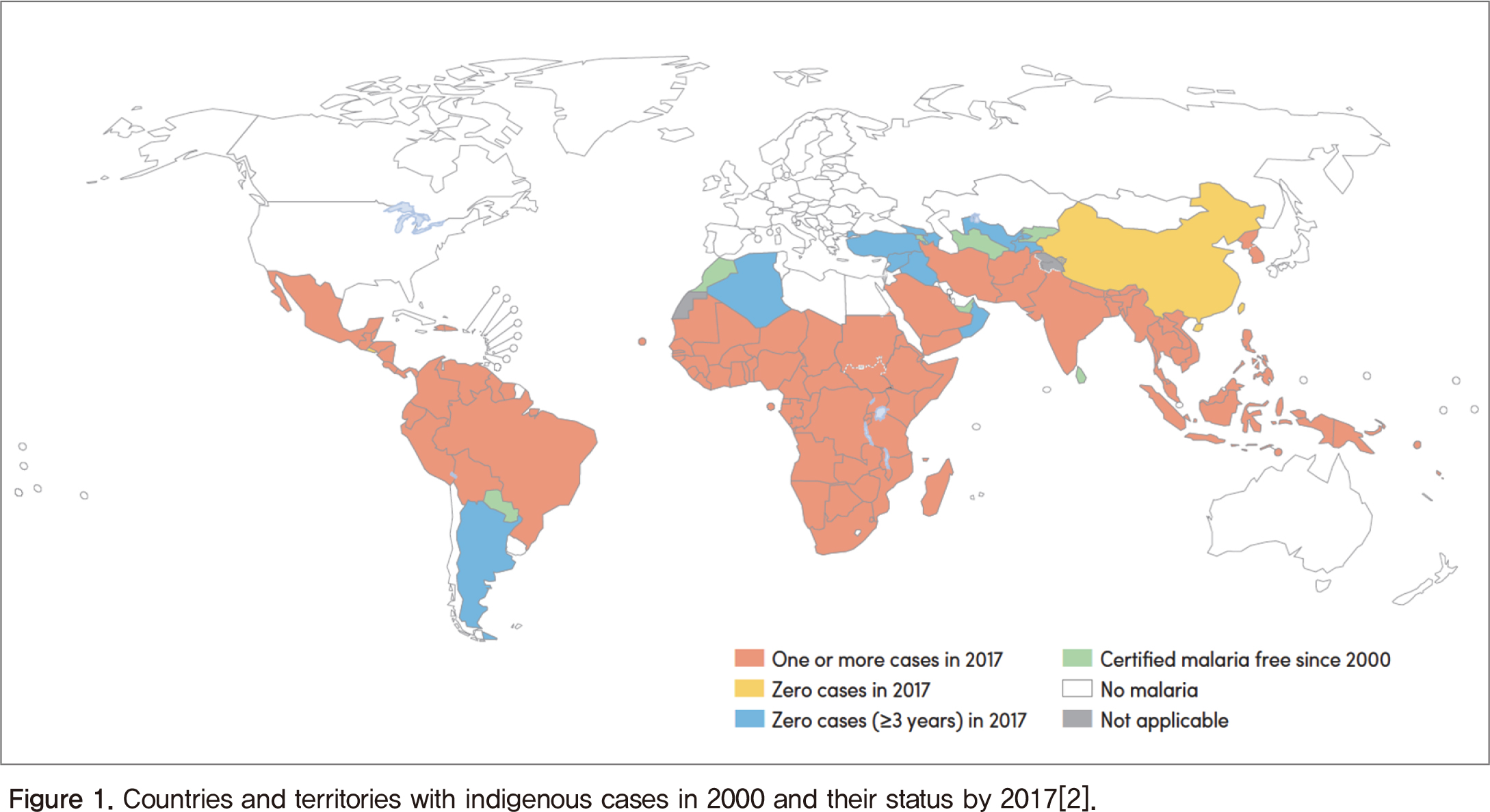
말라리아는 Plasmodium 원충의 감염에 의해 발생하며 Anopheles 속 암컷 모기에 물려 전파되는 질병이다. 사람에게 감염을 일으키는 말라리아 원충 종류는 5종으로 열대열말라리아(Plasmodium falciparum), 삼일열말라리아(P. vivax), 난형열말라리아(P. ovale), 사일열말라리아(P. malariae) 및 원숭이열말라리아(P. knowlesi)가 있다. 이중 전 세계적으로 열대열말라리아와 삼일열말라리아가 가장 많이 발생하고 있으며 특히 열대열말라리아는 임상적으로 가장 위험하여 합병증과 사망률이 가장 높은 반면, 삼일열말라리아는 열대열말라리아에 비해 임상적 중요성은 낮지만 전세계적으로 가장 많은 지역에 분포하고 있다. 이에 비해 발생률은 낮지만 난형열말라리아와 사일열말라리아가 지속적으로 발생하고 있으며, 동남아시아 일부 국가에서는 감염 사례는 적지만 원숭이열말라리아가 매년 보고되고 있다[1]. 최근 WHO 보고에 따르면, 2017년에 전 세계적으로 2억 1,900만 건을 보고했으며, 아프리카 지역에서 92%, 동남아시아 5%, 동부 지중해 지역이 2%로 나타났다(Figure 1)[2]. 말라리아는 세계 보건에 큰 위협이 되고 있는 후진국형 감염병으로 우리나라에서도 휴전선 인근 지역에서 삼일열말라리아가 발생하고 있다. 우리나라는 1993년에 1명이 재 발생한 이후 2000년에 4,142명으로 정점을 보이다가 2013년에 385명까지 감소하였고, 2015년 628명, 2016년 602명, 2017년 436명, 2018년 501명으로 증감을 반복하는 추세를 보이고 있다[3]. 이 글에서는 2018년 WHO 「2018 World Malaria Report」에 보고된 내용 중 세계 말라리아 동향을 정리하였다.
몸 말
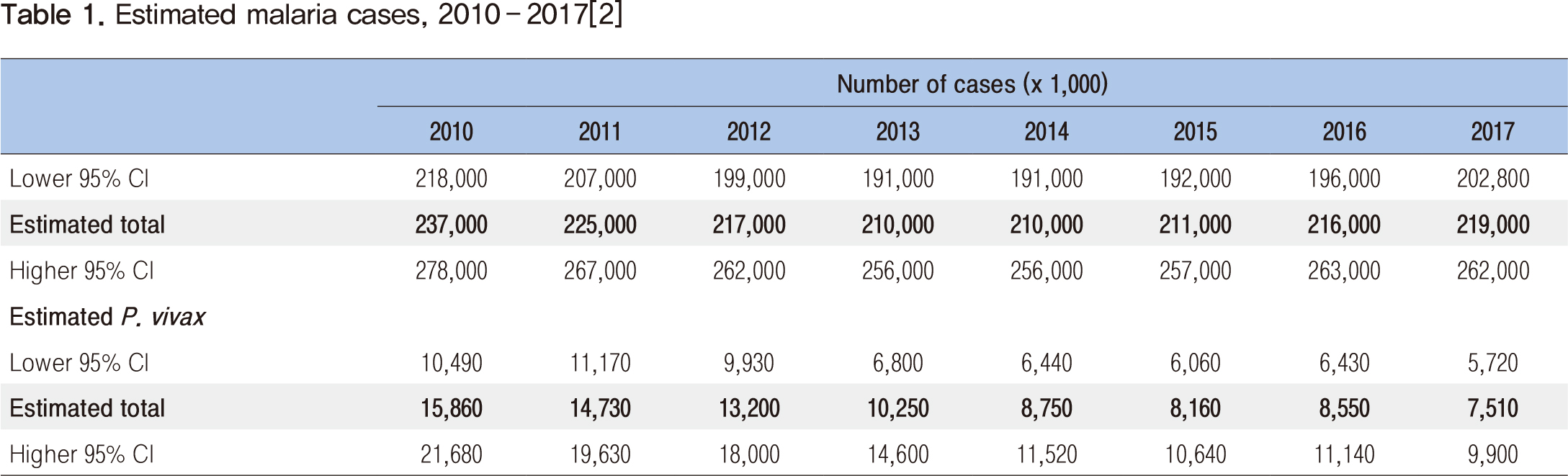
말라리아 사례(Malaria Cases) 2017년 전 세계적으로 말라리아 환자는 2억 1천9백만 건이 발생하였다. 2010년의 2억 3,700만 건과 2016년의 2억 1,600만 건에 비해 감염 사례를 줄이는 데 큰 진전은 없었던 것으로 나타났다(Table 1). 2017년 말라리아 환자 발생지역은 아프리카(92%), 동남아시아(5%), 지중해 지역(2%) 순으로 나타났다(Figure 2). 아프리카 15개 국가에서 전 세계 말라리아의 50%가 발생하였으며, 나이지리아(25%), 콩고공화국(11%), 모잠비크(5%), 인도(4%), 우간다(4%) 순으로 나타났다. 그러나 삼일열말라리아의 경우에는 82%가 5개국(인도, 파키스탄, 에티오피아, 아프가니스탄, 인도네시아)에서 발생하였다.

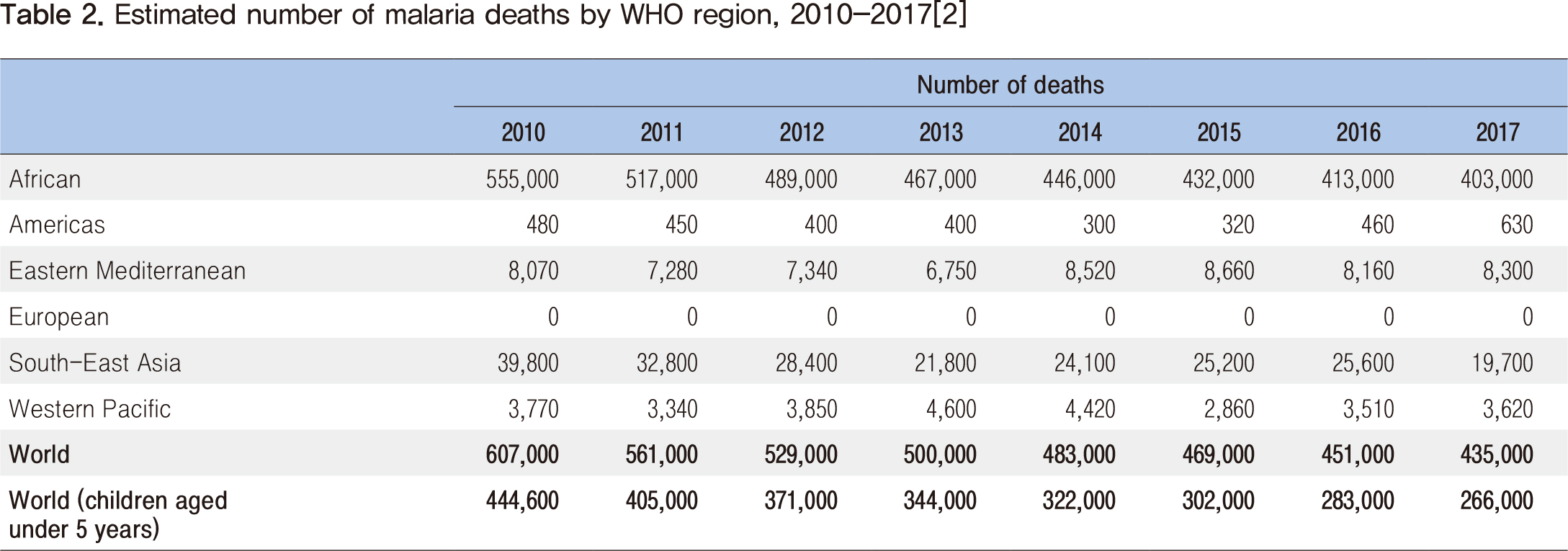
말라리아 사망(Malaria Deaths) 2017년 전 세계적으로 말라리아 사망자가 435,000명으로 추정되었으며, 2010년 607,000명, 2016년 451,000명에 비해 점차 감소하는 것으로 나타났다. 5세 미만 어린이는 말라리아에 가장 취약한 집단으로서 2017년 전 세계 말라리아 사망자의 61%(266,000명)를 차지하였다. 2017년 전체 말라리아 사망자의 93%는 아프리카의 15개 국가에서 발생하였으며, 동남아시아 5%, 중동지역 2%로 나타났다. 2010년에 비해 사망자는 172,000명 감소하였으며 이중 88%가 아프리카에서 감소하였다(Table 2). 2017년 말라리아 사망자의 80%가 아프리카 지역과 인도 등 17개 국가에 집중되었다. 그중에서 7개 국가가 53%를 차지하였으며, 나이지리아(19%), 콩고민주공화국(11%), 부르키나파소(6%), 니제르(4%), 인도(4%) 순으로 나타났다.
통제 및 퇴치를 위한 투자(Investments for Control and Elimination) 2017년 말라리아 통제 및 퇴치를 위하여 필요한 자금이 44억 달러였지만, 실제 모아진 자금은 31억 달러로 13억 달러가 부족하였다. 총 자금의 29%(9억 달러)는 발병국가에서 투자하였으며, 그 중 6억 달러는 국가 말라리아 프로그램(National Malaria Program, NMP)에, 3억 달러는 공공부문 환자 치료비용으로 사용되었다. 지난해와 동일하게 미국은 총 자금의 39%(12억 달러)를 투자하였으며, 개발 원조위원회(Development Assistance Committee)는 7억 달러(23%), 영국 및 북아일랜드는 3억 달러(10%), 게이츠재단(Bill & Melinda Gates Foundation)은 1억 달러(3%)를 각각 투자하였다. 말라리아 프로그램을 위해 외부 기금에 주로 의존하고 있는 41개의 다발생국가 중 24개국에서 지난 3년(2015∼2017) 동안 위험지역 주민 1인당 자금조달 수준이 2012∼2014년에 비해 감소하였다. 콩고에서 가장 많이(95%) 감소하였으며, 우간다에서 가장 낮게(1%) 감소하였다. 다발생국가 41개국에서 말라리아 위험에 처해 있는 1인당 소요예산은 2.32달러이다.
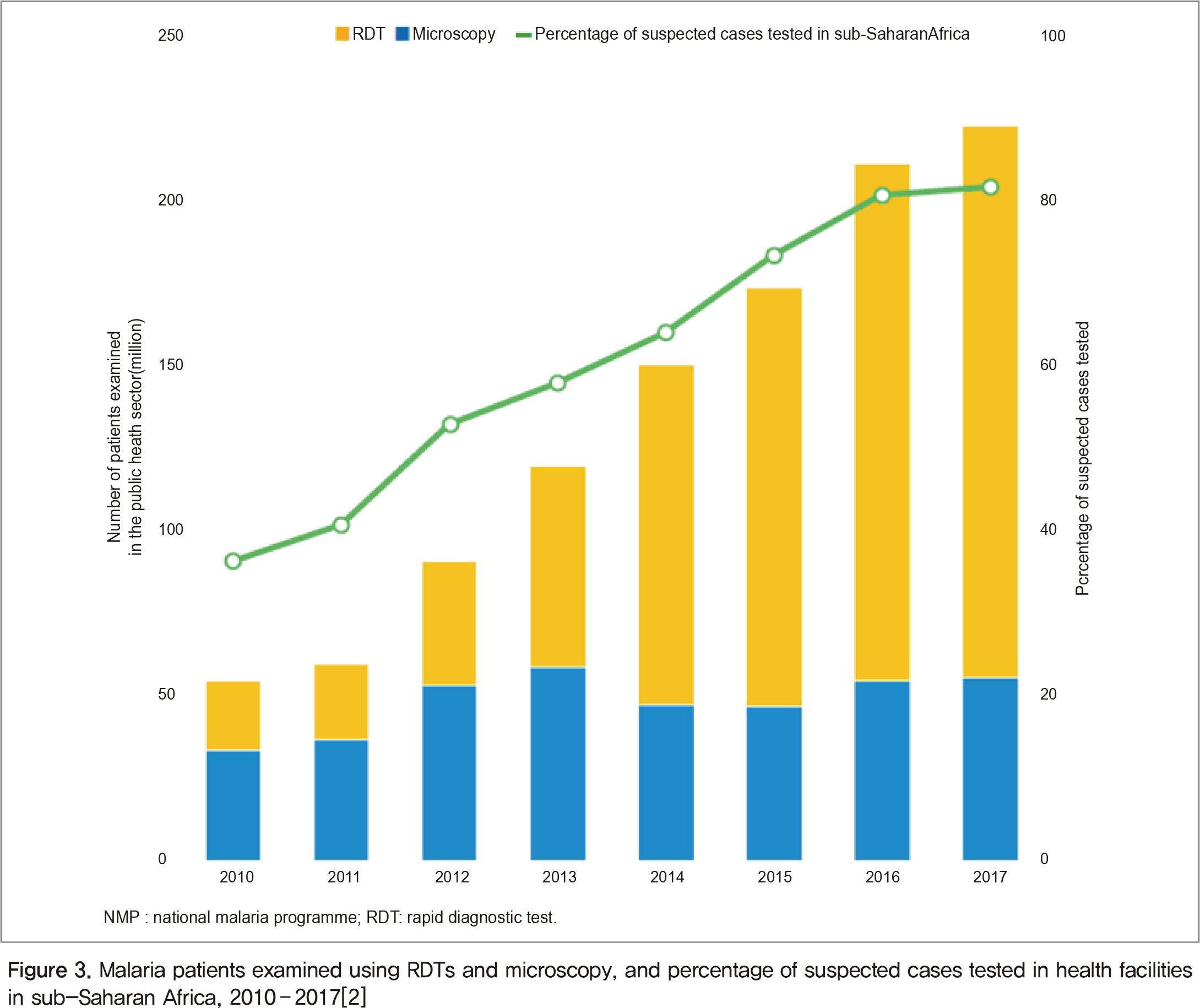
신속진단키트(Rapid Diagnostic Tests, RDTs) WHO는 말라리아가 의심되는 경우, 반드시 치료제 투여 전에 현미경 검경이나 신속진단키트(RDTs)로 확인하고 단순한 열대열말라리아 환자 치료에 아르테미시닌-기반-병용요법(ACT)을 하도록 권고하고 있다(Box 1). 2017년에는 전 세계적으로 2억7천6백만 개의 신속 진단키트(RDT)가 제공되었으며, 이 중 2억4천5백만 개가 국가말라리아프로그램(NMPs, National Malaria Programs)에 의해 배포되었다. 대부분의 신속진단키트(66%)는 열대열말라리아를 검출하기 위해 사하라 사막 이남 아프리카에 공급되었다. 최근에는 공공 의료시설에서 말라리아 진단 검사를 위해 RDT가 점점 더 많이 사용되고 있고, 특히 2010년 40% 대비 2017년에는 75%까지 사용되었다(Figure 3).
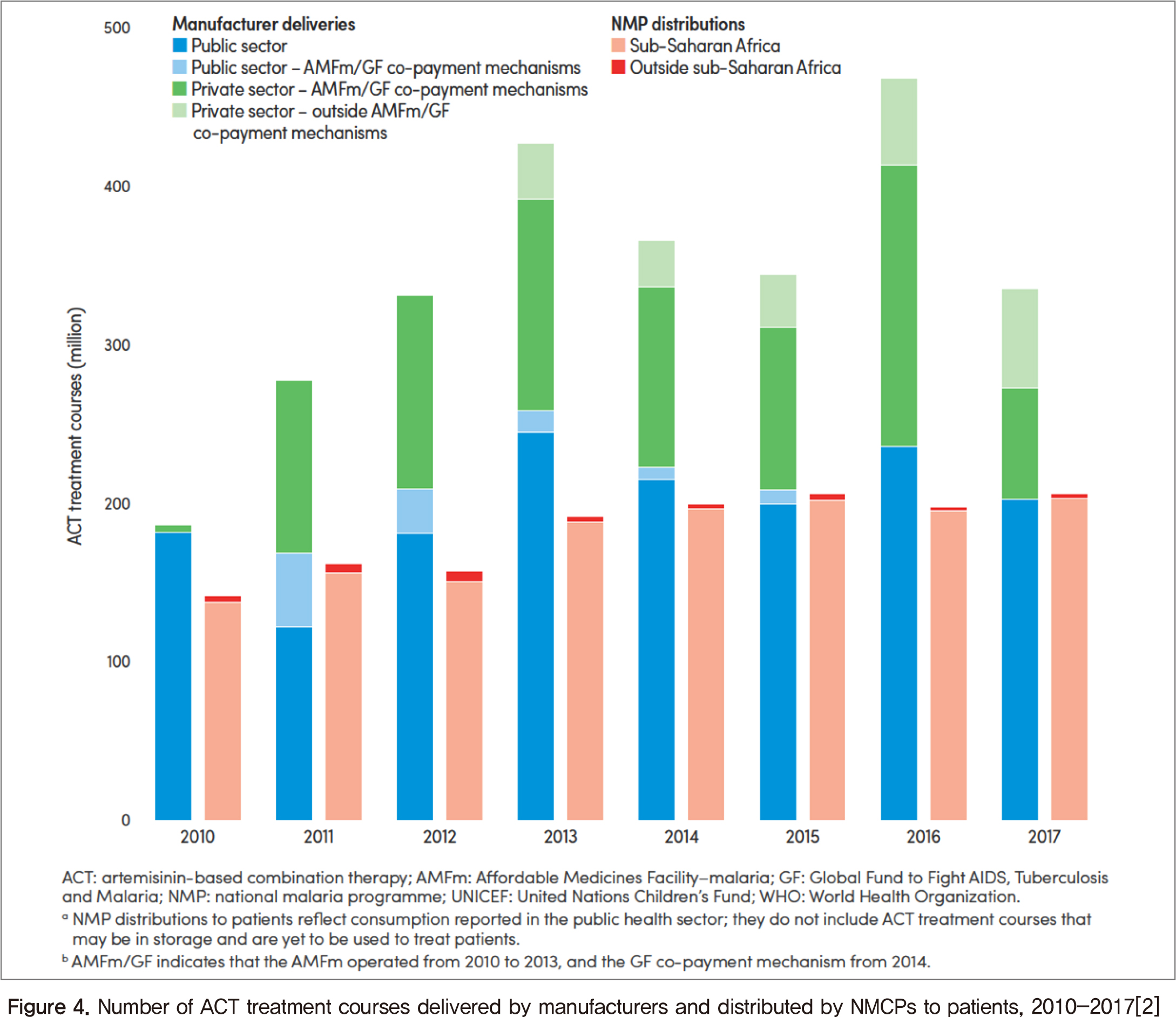
아르테미시닌 기반 복합 요법(Artemisinin-based Combination Therapy, ACT) 2015~2017년 사하라 사막 이남 아프리카에서 실시된 19건의 가구조사에 따르면, 발열과 함께 항말라리아제를 복용한 5세 미만 어린이의 비율은 29%로 나타났다. 민간 부문에 비해 공공 부문에서 아이들이 ACT(가장 효과적인 항말라리아제)를 제공 받을 확률이 높다. 사하라 사막 이남 아프리카에서 실시된 조사에 따르면 2015~2017년 기간 동안 공공의료 분야의 말라리아 치료로 ACT를 제공받은 아이의 비율이 88%이며, 민간의료 분야에서는 74%로 나타났다[2]. 어린이들의 치료 격차를 줄이기 위해 WHO에서는 ‘통합된 지역 사회 사례 관리(Integrated Community Case Management, iCCM)’의 도입을 권고하였다. 이것은 어린이를 대상으로 말라리아, 폐렴 및 설사와 같이 일반적으로 생명을 위협하는 상황을 보건 시설 및 지역 사회 수준에서 통합 관리하는 것으로써 2017년에는 21개의 말라리아 감염 국가 중 20개국에서 iCCM 정책이 수립되었으며, 그 중에서 12개의 나라에서 시행하기 시작했다. 2010~2017년 기간 동안 아르테미시닌 기반 복합 요법은 27억 4천만 건이 공급된 것으로 추정되었다. 이 중 약 62%가 공공부문을 위해 조달되었으며, 그 중 14억 2천만 건이 아프리카 지역에 제공되었다(Figure 4).

매개체 관리(Vector Control) 아프리카의 말라리아 위험지역 사람들의 50%는 살충제처리모기장(ITN, Insecticide-treated mosquito nets)을 사용하고 주거지 벽면에 살충제를 살포하는 실내 잔류 분무(IRS, Indoor residual spraying)법을 통해 매개체를 관리하고 있다. 살충제처리모기장 사용 인구는 2010년 33%에서 2017년 56%로 증가한 반면, 실내잔류분무는 2010년 5%에서 2017년에 3%로 감소하였다.
진료의 접근성(Accessing Care) 신속한 진단과 치료는 경증 말라리아가 중증 말라리아나 사망으로 발전하는 것을 예방하는 가장 효과적인 방법이다. 사하라 사막 이남 아프리카 19개국(위험지역 인구의 61%)에서 2015년부터 2017년 사이에 완료된 전국 가계조사에 따르면, 발열이 있는 어린이의 52%는 공공 병원 및 진료소, 민간 보건시설 등 지역사회 보건요원이 있는 의료기관으로부터 진료를 받았다.
말라리아 감시 시스템(Malaria Surveillance Systems) 말라리아 감염 지역이나 인구 집단을 파악하고 말라리아의 감염에 가장 큰 영향을 미치는 원인을 찾기 위해서는 말라리아 사례 및 사망에 대한 효율적인 감시가 필수적이다. 강력한 감시 체계를 위해서는 적극적인 사례 발견, 접근성 향상 및 모든 보건 분야에서의 완벽한 보고가 필수적이다. 비율은 지역마다 다르지만, 2017년 아프리카 지역의 46개국 중 36개국에서 국가 건강정보시스템을 통해 공중보건시설(최소 80%)에서 말라리아에 관한 보고가 이루어졌다.
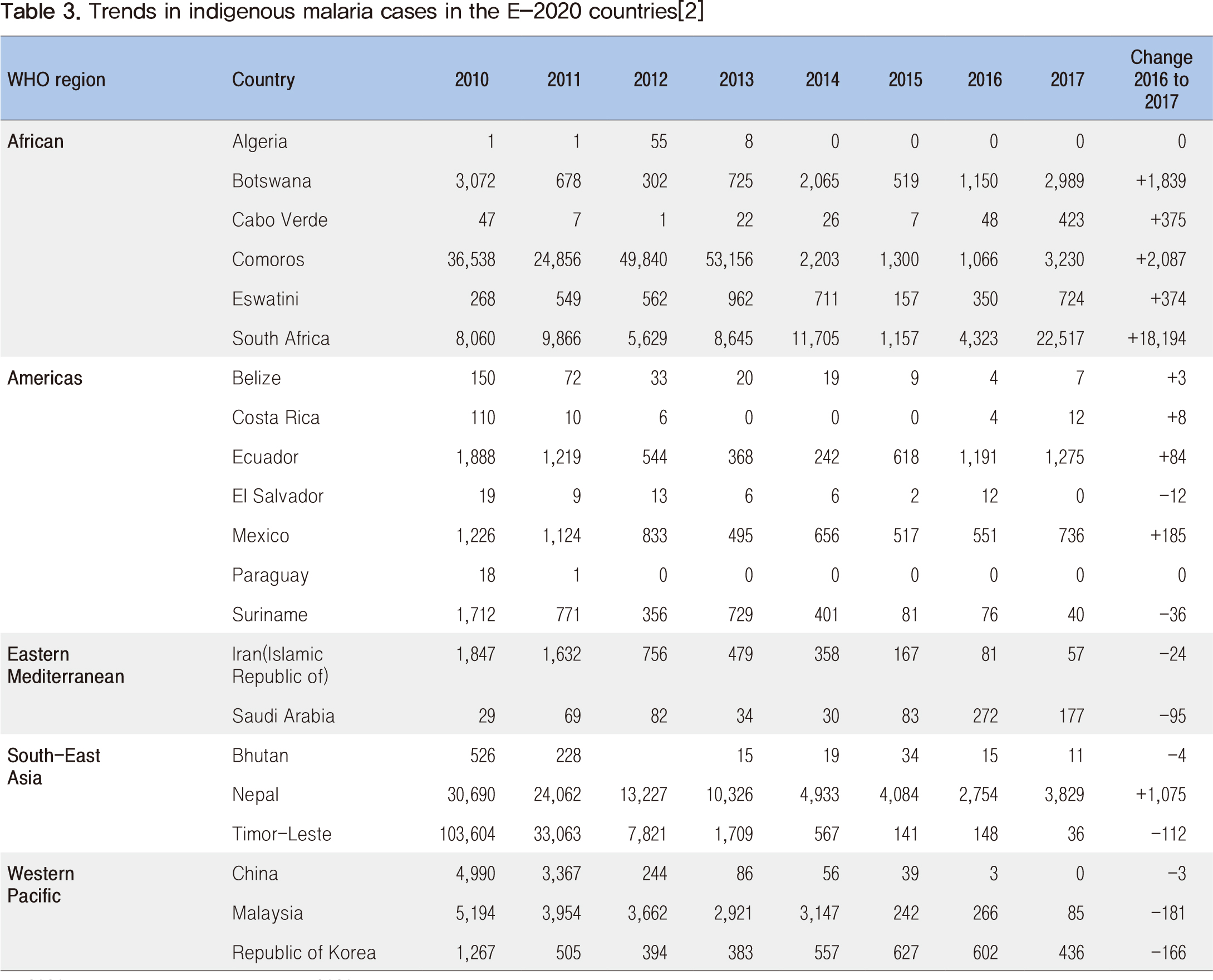
말라리아 퇴치(Malaria Elimination) 2017년에는 토착사례가 10,000건 미만으로 보고된 나라가 46개국이었으며, 이는 2010년에 37개국, 2016년에 44개국이었던 것에 비해 증가하였고 100건 미만으로 보고된 나라도 2010년에 15개국, 2016년에 24개국이었던 것에 비해 2017년에는 26개국으로 증가하였다. 그러나 전 세계적으로 많은 국가들에서 토착 말라리아의 발생 사례가 “0”으로 가기 위해서 말라리아 퇴치 네트워크는 확대되고 있다. 2017년 중국과 엘살바도르는 토착 발생 사례가 없다고 보고하였으며, 2018년에 파라과이는 WHO로부터 ‘Malaria free’ 인증을 받았으며, 알제리, 아르헨티나, 우즈베키스탄은 WHO에 인증을 요청한 상태이다. WHO는 2015년 GTS(global technical strategy for malaria 2016-2030)의 2020년 핵심 과제 중에 하나로써 최소 10개 국가에서 말라리아를 퇴치하는 것이었으며, 현재 이 목표를 달성할 것으로 보인다. 2016년 WHO는 2020년까지 말라리아 퇴치 가능성이 있는 21개 국가를 확인하였으며, 퇴치 목표를 가속화하기 위해 “E-2020 국가”로 알려진 국가의 정부와 협력하고 있다. E-2020 국가 중 11개 국가는 퇴치 목표를 달성하기 위한 궤도에 올랐지만, 일부 10개 국가에서는 2016년과 비교하여 2017년에 토착 말라리아 사례가 증가된 것으로 보고되었다(Table 3).
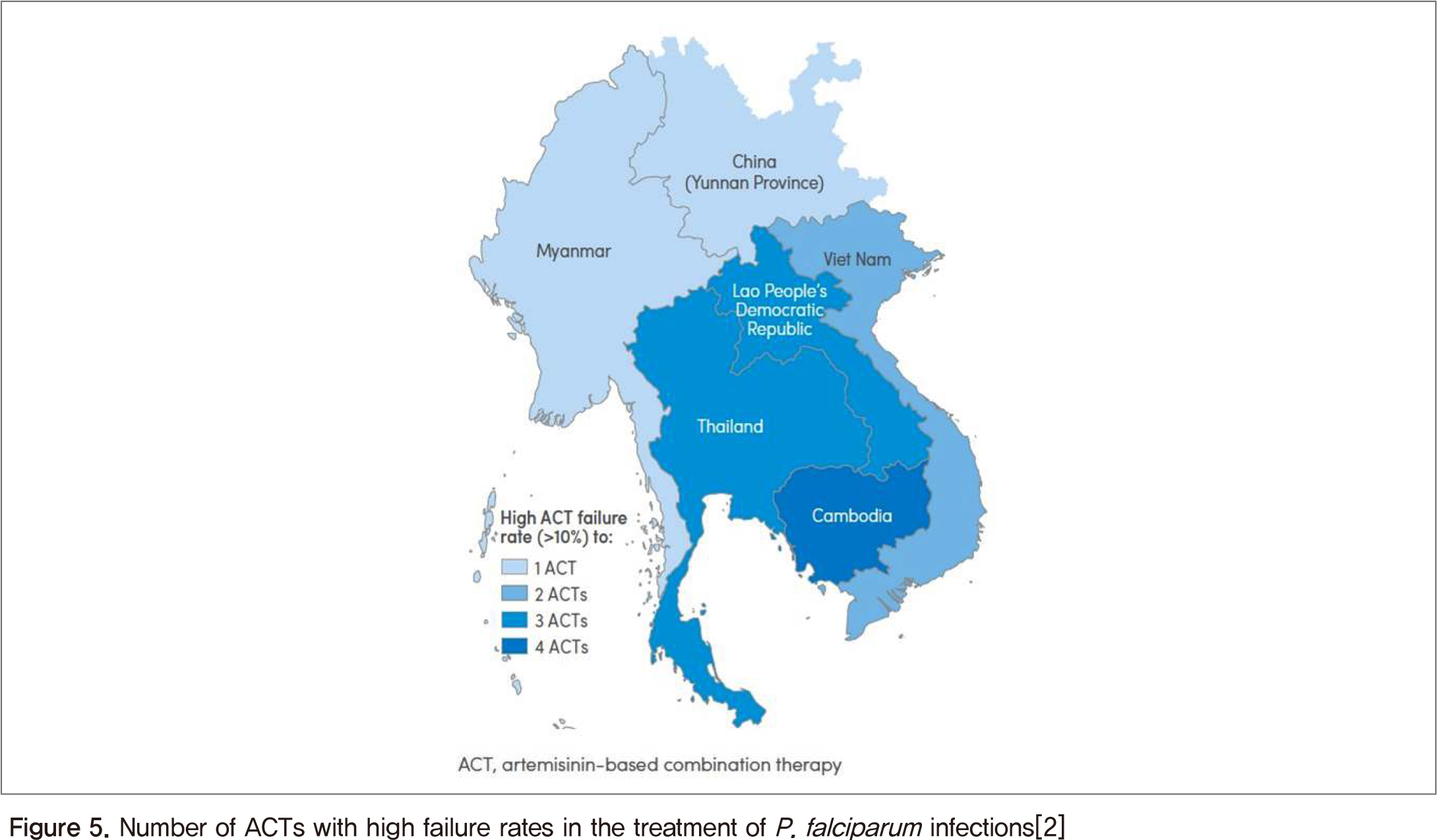
약물 내성(Drug Resistance) ACT는 세계적으로 말라리아 통제의 성공을 위해 필수적이었으며, 말라리아 치료 효과를 유지하는 것이 세계보건의 우선순위이다. 2010년에서 2017년 사이에 수행된 대부분의 연구에 따르면 ACT는 여전히 유효하며 전반적인 효능은 메콩강 유역(Greater Mekong subregion, GMS)의 외곽에서 95% 이상으로 나타났다. 아프리카에서는 아르테미시닌 내성이 현재까지 보고된 바 없다. 비록 아르테미시닌과 파트너 약을 포함한 다중약물내성이 4개 GMS 국가에서 보고되었지만(Figure 5), 이 지역에서 말라리아 사례와 사망자가 크게 감소하였다. 항말라리아 약의 효능 감시는 GMS 전역에 대해 즉시 치료정책에 반영하고 있다. 아프리카에서는 아르테미시닌 내성이 현재까지 보고된 바 없으며, 첫 치료제로 ACT를 사용하는 것은 아직까지 모든 말라리아 토착화 지역에서 유효하다.
맺는 말
2018년 세계 말라리아 보고서에는 말라리아 퇴치 기술 전략(GTS, Global technical strategy for malaria 2016-2030)[5]과 지속가능개발목표(SDG, Sustainable Development Goal)[6]가 출범하고 2년 후인 2017년 말까지 말라리아 퇴치를 위한 세계적인 성과를 담고 있다. 각 국가와 세계 말라리아 공동체로부터 제공된 자료는 2020년과 그 이후의 말라리아 퇴치를 위한 세계 전략 비전과 목표 달성을 향한 궤도에 있음을 보여주고 있다.
질병관리본부 매개체분석과에서는 국내 발생 및 국외 유입 말라리아 5종에 대한 진단법 개선 및 개발과 약제 내성유전자 감시 사업 등을 수행하고 있다. 매년 국내 말라리아 진단능력 강화를 위해 말라리아 위험지역 지자체 보건기관의 말라리아 담당자를 대상으로 실험실 진단 교육 및 정도평가를 수행하고 있으며, 또한 환자군 감별과 약제 내성유전자 감시 및 연구 결과 등을 포함하는 ‘말라리아 관리 지침’ 개정에 참여하고 있다. 한편 매개체분석과는 아시아태평양 말라리아 퇴치 네트워크(Asia-Pacific Malaria Elimination Network, APMEN)에 매년 참석하여 말라리아 퇴치 관련 정보를 공유함으로써 국내·외 말라리아 퇴치를 위한 기술 및 전략 개발에 적극적으로 동참하고 있다. 앞으로도 국내·외 말라리아의 효율적 관리 및 퇴치를 위해 사업수행과 국제 협력 등을 지속적으로 수행할 계획이다. 마지막으로 말라리아 발병 국가 또는 지역으로 여행하기 전에 예방 조치에 관한 정보를 질병관리본부 콜센터 1339를 통해 얻을 수 있다.
참고문헌
1. White NJ, Pukrittayakamee S, Hien TT, Faiz MA, Mokuolu OA, Dondorp AM. Malaria. Lancet. 2014;383(9918):723-735. doi: 10.1016/S0140-6736(13)60024-0. Epub 2013 Aug 15.
2. WHO. 2018 World malaria report. 2019
3. 질병관리본부. 2019 말라리아 관리지침. 2019.
4. WHO. Guidelines for the treatment of malaria, third edition. Geneva: World Health Organization; 2015 (http://apps.who.int/iris/bitstream/handle/10665/162441/9789241549127_eng.pdf;sequence=1, accessed 15 October 2018).
5. WHO. Global technical strategy for malaria 2016-2030. Geneva: World Health Organization; 2015 (http://www.who.int/malaria/areas/global_technical_strategy/en, accessed 14 October 2018).
6. Sustainable development goals: 17 goals to transform our world. United Nations; 2015 (http://www.un.org/sustainabledevelopment/sustainable-development-goals, accessed 15 October 2018).
 본 공공저작물은 공공누리 "출처표시+상업적이용금지+변경금지" 조건에 따라 이용할 수 있습니다.
본 공공저작물은 공공누리 "출처표시+상업적이용금지+변경금지" 조건에 따라 이용할 수 있습니다.