contents area
주간건강과질병
detail content area
“국민병” 고혈압의 최근 이슈
- 작성일2018-09-20
- 최종수정일2021-04-15
- 담당부서만성질환예방과
- 연락처043-719-7430
“국민병” 고혈압의 최근 이슈
강동경희대학교병원 심장혈관내과
손일석
이화여자대학교 의료원 순환기내과
신길자*
질병관리본부 질병예방센터 만성질환예방과
최수미, 안은미, 강성현, 이강희
손일석
이화여자대학교 의료원 순환기내과
신길자*
질병관리본부 질병예방센터 만성질환예방과
최수미, 안은미, 강성현, 이강희
* 교신저자 : giljshin@ewha.ac.kr, 02-2650-5308
Abstract
Important issues in hypertension
Sohn Il Suk
Division of Cardiology, Kyung Hee University Hospital at Gangdong
Shin Gil Ja
Division of Cardiology, Ewha Womans University Medical Center
Choi soo mi, Ahn eun mi, Kang Sung Hyun, Lee Kang Hee
Division of Chronic Disease Prevention, Center for Disease Prevention, KCDC
Hypertension is a leading cause of death worldwide. It is estimated that about one-third of the adult population in the world have hypertension, and one-third (29%) of the adults aged 30 years and older in South Korea have hypertension. The rapidly growing population of very old people may become a major health issue, leading to a big burden of chronic diseases such as hypertension. Here, we will update and discuss several issues related with hypertension, highlighting the importance of intensive blood pressure control, especially in high risk patients, by introducing the recent hypertension guidelines.
Keywords: Hypertension, Chronic disease, Blood pressure, Guideline
들어가는 말
고혈압은 심뇌혈관질환의 원인이며, 전 세계 성인의 3분의 1 정도(약 11억 명으로 추정)가 고혈압이고, 전체 사망원인 중 1위가 고혈압이다[1]. 우리나라도 30세 이상 성인의 3명 중 한 명(29%, 2016년 국민건강영양조사 기준)이 고혈압으로 나와 “국민병”이라 할 수준이다. 게다가 우리나라는 급속도로 고령화 사회가 되면서 노인병 및 나이에 따라 증가하는 고혈압 역시 증가하고 있다. 고혈압은 치료하지 않은 경우 대부분 아무런 증상 없이 치명적인 합병증, 즉 뇌졸중, 급성심근경색증 및 사망에 이르게 될 수 있다. 반면 고혈압은 잘 조절하면 심뇌혈관질환 및 사망의 위험을 줄일 수 있다고 알려져 있다[2]. 하지만 아직도 국내에서 고혈압을 인지하거나 조절하는 비율이 낮은 것으로 나타나[3] 고령화와 함께 국민 건강에 여전히 큰 위협이 되고 있다. 이에 고혈압에 대하여 현황, 문제점과 최근 이슈를 간단히 다루고자 한다.
몸 말
1. 고혈압의 진단과 올바른 혈압 측정
혈압은 혈관 속의 압력을 말하며, 심장이 수축과 이완을 할 때 혈액이 흐르는 동맥벽에 미치는 압력으로 수축기혈압 140 mmHg 이상 또는 이완기혈압 90 mmHg 이상을 고혈압으로 정의한다. 정상 혈압은 “심뇌혈관질환의 발병 위험이 가장 낮은 최적 혈압”으로 정의하며, 수축기혈압 120 mmHg 미만이면서 이완기혈압 80 mmHg 미만이다. 노인에서는 동맥벽의 노화로 혈관이 딱딱해지면서 수축기혈압은 140 mmHg 이상이면서 이완기혈압은 80 mmHg 미만으로 수축기혈압만 높은 “수축기단독고혈압”으로 나타나는 경우가 많다.
고혈압은 혈압계로 측정하여 진단하므로 특별한 시약이나 혈액, 또는 영상이 필요하지 않은 매우 단순한 방법을 이용하지만, 측정하는 자세나 장소, 주변 상황 및 측정 방법에 따라 혈압이 다르게 측정될 수 있기 때문에 정확한 혈압측정법이 요구된다. 대한고혈압학회는 가정에서 혈압측정 시 주의할 점과 올바른 측정방법을 홈페이지에 게시하고 있다[4]. 요약하면 아침에 기상 후 소변이나 대변을 보고나서 책상이나 식탁 앞 의자에 앉아 다리는 꼬지 않고 등을 기댄 편안한 자세로 5분 정도 안정한 후 팔에 감는 혈압계의 커프가 심장 높이에 올 수 있도록 위치하고 재는 것이 정확한 가정혈압 측정방법이다. 경우에 따라 취침 전에도 혈압을 측정하는 것이 좋다. 가정에서는 수축기혈압 135 mmHg 이상 또는 이완기혈압 85 mmHg 이상을 고혈압이라 한다. 가정혈압 측정이 중요한 이유는 진료실에서 측정한 혈압과 가정혈압이 다른 경우가 있기 때문이다. 진료실에서 혈압이 140/90 mmHg 이상으로 고혈압 또는 조절이 되지 않는 고혈압으로 나오는데, 가정에서는 135/85 mmHg 미만으로 나오는 경우가 있어 실제 고혈압이 아닌 “백의(白衣)고혈압(white-coat hypertension)” 또는 치료 중인 고혈압 환자에서도 나타나는 “백의현상”이라 한다. 이는 진료실 환경, 즉 의사나 간호사의 흰 가운(백의) 앞에서 긴장을 하여 나타나는 것으로, 의사와 환자가 같이 인지하고 있어야 제대로 진료를 받을 수 있다. 이와는 반대로 진료실 혈압은 140/90 mmHg 미만으로 고혈압이 아니거나 조절이 잘 되는 고혈압으로 나오지만, 가정혈압이 135/85 mmHg 이상으로 나오는 경우를 “가면(假面)고혈압(masked hypertension)”이라고 하며, 이 또한 의사와 환자가 인지하여 혈압관리에 보다 관심을 가져야하는 부분이다.
2. 국내 고혈압 현황과 문제점
2016년 국민건강영양조사에 따르면 국내 30세 이상(표준화)에서 29.1%(남자 35.0%, 여자 22.9%)가 고혈압을 가지고 있는 것으로 나타났다(Figure 1)[3]. 나이가 들면서 고혈압이 많아지기 때문에 고혈압 인구 숫자는 지속적으로 증가하여 2016년 기준 천백만 명을 넘은 상태이고, 특히 65세 이상 노인 고혈압 인구가 420만 명에 달하는 것으로 추정하고 있다. 고혈압 유병자 3명 중 2명이 고혈압을 인지하고 있으며, 3명 중 2명이 고혈압 치료를 받고 있는 것으로 조사되었다.
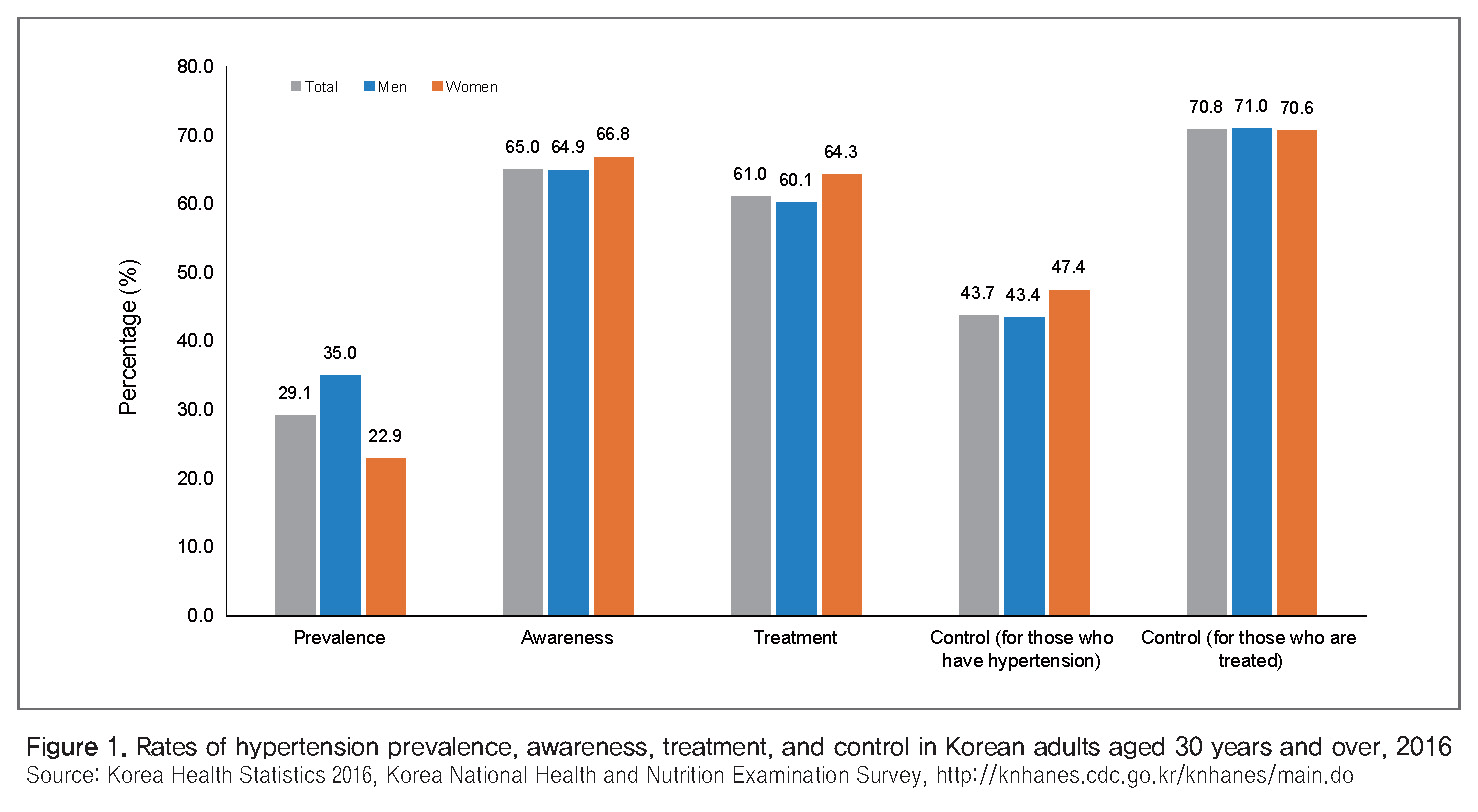
고혈압은 큰 이상이나 증상을 느끼지 못하다가 뇌졸중, 심근경색증 등 치명적인 합병증으로 나타나는 경우가 많아 고혈압을 “소리 없는 살인자”로 부르기도 하는데, 고혈압을 인지하고도 증상이 없기 때문에 치료나 관리를 하지 않는 경우가 많다. 국민건강영양조사에서 30세 이상 성인 고혈압 유병자 3명 중 1명은 인지를 하지 못하고, 3명 중 1명은 치료를 받지 않는 것으로 나타났다(Figure 1). 고혈압 관리 실태를 평가하는 지표인 고혈압 인지율, 치료율, 조절률은 처음 조사를 시작한 1998년부터 2007년까지는 빠르게 증가하였으나, 그 이후로는 거의 변화가 없었다. 인지율(고혈압 유병자 중 본인이 고혈압인 것을 아는 사람의 비중)은 1998년 25%에서 2007년에 65%까지 향상되었고 2016년에도 여전히 65%에 머물렀다. 그동안 정부와 학회의 노력으로 고혈압에 대한 인지율, 치료율, 조절률이 꾸준히 증가하고 있지만, 고혈압 유병자 기준 조절률은 아직 절반에도 못 미치고 있다. 특히 30대 및 40대 인지율, 치료율이 다른 연령대와 비교하여 가장 낮아서 향후에도 큰 보건문제가 될 것으로 예상된다. 대한고혈압학회에서는 대국민 캠페인 진행을 통해 심뇌혈관질환의 주요 위험인자인 고혈압에 대해 정확한 정보 제공과 약물치료 및 꾸준한 생활습관 관리를 통한 목표 혈압 달성 중요성에 대한 대국민 인식 강화를 목표로, 특히 젊은 연령에서 고혈압 인지율 및 치료율 향상과 체계적인 관리 방안에 대한 적극적인 노력을 기울이고 있다.
3. 고혈압의 최근 이슈
적극적 혈압조절이 중요한데 어디까지 낮추는 것이 이득인지 많은 논란이 있어왔다. 2015년 미국 정부 주도로 진행된 SPRINT 연구에 의하면 9,361명의 고위험 고혈압 환자를 대상으로 표준치료(수축기혈압 140 mmHg 미만) 군에 비하여 적극적 혈압조절(수축기혈압 120 mmHg 미만) 군에서 심혈관질환의 발생과 그로 인한 사망이 25% 더 감소하고, 모든 원인으로 인한 사망이 27% 감소하는 결과가 나왔다[6]. 이후 2017년 11월 미국심장학회(ACC/AHA)에서 새로운 고혈압 진료지침을 내놓았는데 이러한 임상연구들의 결과를 토대로 고혈압을 수축기혈압 130 mmHg 이상 혹은 이완기혈압 80 mmHg 이상으로 정의하고, 치료 목표 또한 고위험 고혈압 환자에서 130/80 mmHg 미만으로 조절할 것을 권고하고 있다[7]. SPRINT 연구결과를 국내에 그대로 적용하기에는 몇 가지 이슈가 있다. 연구 대상 자체가 50세 이상 미국 국민을 대상으로 하였으며 아시안 인종은 2%정도 밖에 포함되지 않았고, 체질량지수가 30 kg/m2 정도로 국내 평균과 차이가 크고, 당뇨병, 뇌졸중, 심부전 환자들이 포함되지 않아서 고위험 고혈압 환자 전체에 적용하는 데는 무리가 있을 수 있다. 또한 연구에 사용된 10년 내 심혈관질환의 발생을 예측하는 지표(Framingham risk score) 및 새로운 미국 고혈압 진료지침에서 권고하고 있는 10년 내 심뇌혈관질환 발생위험 예측지표(ASCVD risk)도 국내에서 연구된 데이터가 없는 실정이기 때문에, 국내 데이터에 기반을 둔 한국형 심뇌혈관질환 발생위험 예측지표의 개발 및 국내 고위험 고혈압 환자를 대상으로 하는 연구가 진행되어야 할 과제가 남아있다.
현재 진료 현장에서는 2013년 발표한 대한고혈압학회 진료지침과 유럽심장학회/유럽고혈압학회(ESC/ESH) 권고안 및 2014년의 Joint National Committee 8차 보고서(JNC8) 등을 참조하여 고혈압을 치료하고 있었다. 미국의 새로운 고혈압 진료지침에 따른 국내 진료현장의 혼란을 막기 위해 대한고혈압학회는 새로운 고혈압 진료지침을 2018년 5월 18일 춘계국제학술대회에서 발표하였다. 요약하자면 고혈압의 정의를 기존대로 140/90 mmHg 이상으로 하고, 치료 목표도 그대로 유지하되 고위험 및 심혈관질환이 있는 경우에는 130/80 mmHg 미만으로 낮출 것을 권고하고 있다. 한편 유럽고혈압학회는 2018년 6월 9일 새로운 고혈압가이드라인을 발표하였는데 국내와 마찬가지로 고혈압을 140/90 mmHg 이상으로 정의하고 있다[8].
맺는 말
이제 한국은 고혈압환자 천백만 명을 넘어서고 비만, 고콜레스테롤혈증 같은 만성질환 또한 증가하면서 보건, 사회, 경제적 문제가 되고 있다. 그동안 정부와 학회의 노력으로 고혈압에 대한 인지율, 치료율, 조절률이 꾸준히 증가하고 있지만, 고혈압 유병자 기준 조절률은 아직 절반에도 못 미치고 있다. 적극적 혈압조절의 중요성이 대두되고 있는 가운데 모든 사람들에게 동일한 고혈압 예방 및 관리 전략만으로는 고혈압 관리 수준을 더 이상 향상시키기 어렵기 때문에 대상자 특성별 맞춤 전략 개발이 필요하다. 학회에서는 고혈압 관리 취약계층을 찾고 이런 취약계층에 적합한 중재방법을 개발하는 연구를 수행하여야 하며, 정부에서는 학회와 긴밀한 협조 하에 주도적으로 고혈압 예방관리 사업을 기획할 수 있는 여건을 만들어 주어야 한다. 대한고혈압학회는 유관단체와 함께 고혈압 팩트시트 발표 및 새로운 고혈압 진료지침을 내놓아 진료현장의 혼란을 바로 잡고, 정부 및 유관단체와 함께 지속적인 대국민 캠페인을 통해 고혈압의 중요성을 적극 홍보해 나갈 예정이다.
참고문헌
1. Global health risks: mortality and burden of disease attributable to selected major risks. Geneva, Switzerland: World Health Organization; 2009. Available at: http://www.who.int/healthinfo/global_burden_disease/ global_health_risks/en/index.html
2. Xie X, Atkins E, Lv J et al. Effects of intensive blood pressure lowering on cardiovascular and renal outcomes: updated systematic review and meta-analysis. Lancet. 2016; 387: 435-443.
3. 질병관리본부 국민건강영양조사 제7기 1차년도(2016). https://knhanes.kdca.go.kr/knhanes/main.do
4. 대한고혈압학회 가정혈압측정 교육자료. http://www.koreanhypertension.org/sense/family
5. 환경부 장관 '수은에 관한 미나마타 협약' 서명 보도자료. 2014년 9월 25일.
6. The SPRINT Research Group. A randomized trial of intensive versus standard blood-pressure control. N Engl J Med. 2015;373:2103-2116.
7. Whelton PK, Carey RM, Aronow WS, et al. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH /ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Hypertension. 2018;71:1269-1324.
8. THE ESH 2018 EUROPEAN GUIDELINES. Available at: http://www.eshonline.org/esh-annual-meeting/
 본 공공저작물은 공공누리 "출처표시+상업적이용금지+변경금지" 조건에 따라 이용할 수 있습니다.
본 공공저작물은 공공누리 "출처표시+상업적이용금지+변경금지" 조건에 따라 이용할 수 있습니다.